Carie Dentaire : Causes, Symptômes, Traitements et Prévention
La carie dentaire touche 90% de la population au cours de la vie. Cette infection bactérienne détruit progressivement l'émail puis la dentine. Non traitée, elle peut mener à la "rage de dent" et à des complications graves. Ce guide complet vous explique tout sur les caries.
Les 5 stades de la carie
- Stade 1 : Tache blanche (réversible avec fluor)
- Stade 2 : Cavité dans l'émail (sensibilité)
- Stade 3 : Atteinte de la dentine (douleur)
- Stade 4 : Pulpite ("rage de dent")
- Stade 5 : Abcès dentaire (urgence)
Qu'est-ce qu'une carie dentaire exactement ?
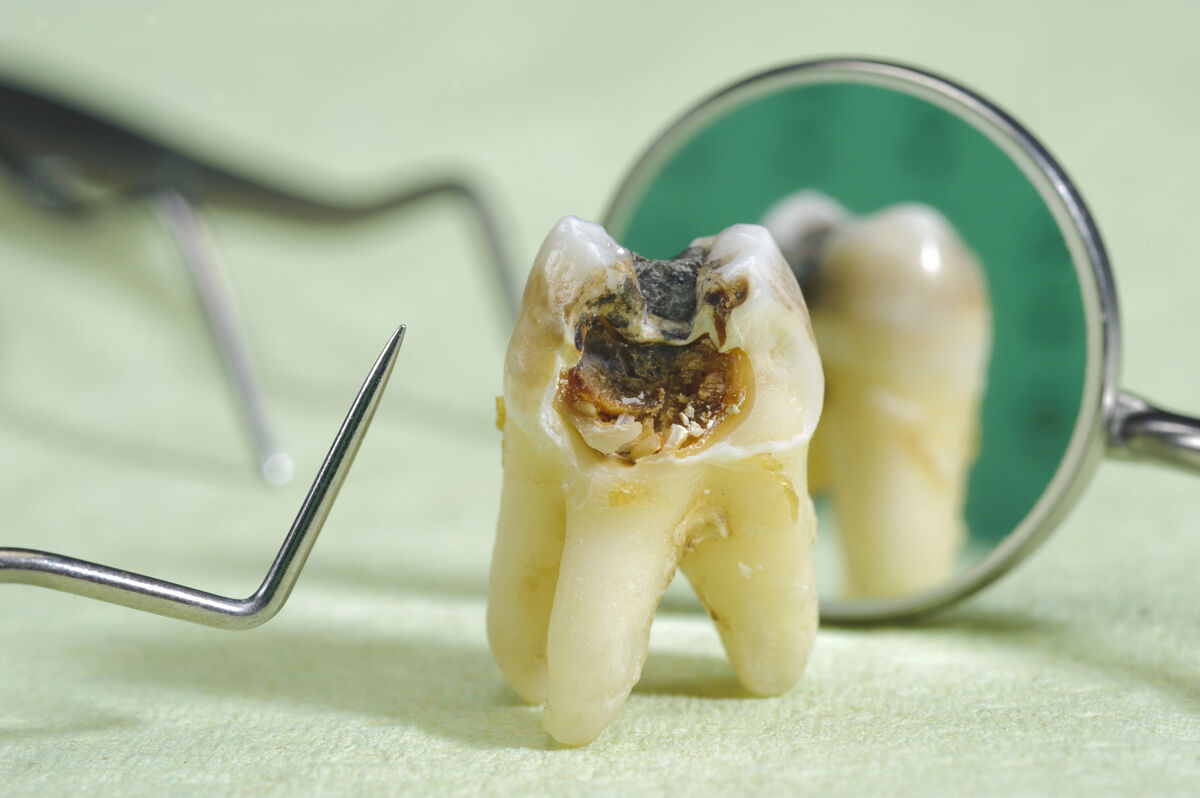
La carie dentaire, ou odontolite pathologique, est une maladie infectieuse d'origine bactérienne qui détruit progressivement les tissus durs de la dent (l'émail, la dentine et potentiellement le cément). Elle débute le plus souvent au niveau de l'émail, la couche protectrice externe et la plus minéralisée du corps humain, en y créant une déminéralisation puis une cavité. Si elle n'est pas traitée à temps par un chirurgien-dentiste, la carie va s'étendre en profondeur, attaquer la dentine (la couche intermédiaire, moins dure et plus sensible) puis éventuellement atteindre la pulpe dentaire, le cœur vivant de la dent contenant les nerfs et les vaisseaux sanguins. On parle alors de "rage de dent" ou pulpite.
Les bactéries responsables des caries, principalement Streptococcus mutans et Lactobacillus, sont naturellement présentes dans la plaque dentaire, un biofilm qui se forme constamment sur les dents. Ces micro-organismes se nourrissent des sucres (glucides fermentescibles) apportés par l'alimentation et les boissons. En les métabolisant, elles produisent des acides (notamment l'acide lactique). Ces acides attaquent l'émail dentaire, dissolvant ses minéraux (calcium et phosphate) : c'est le processus de déminéralisation. Lorsque ce processus de déminéralisation l'emporte sur les mécanismes de reminéralisation naturelle (apportés par la salive et le fluor), une lésion carieuse se forme.
Causes et facteurs de risque
Plusieurs facteurs interagissent pour provoquer l'apparition d'une carie. On peut les regrouper ainsi :
- Les bactéries cariogènes : Comme mentionné, certaines bactéries spécifiques de la plaque dentaire sont les agents infectieux primaires.
- L'alimentation riche en sucres et en acides : La consommation fréquente de sucres (saccharose, glucose, fructose), d'amidons cuits et de boissons sucrées ou acides (sodas, jus de fruits) nourrit les bactéries et favorise la production d'acides. Le grignotage fréquent est particulièrement néfaste.
- Une hygiène bucco-dentaire insuffisante : Un brossage des dents inefficace ou irrégulier et l'absence d'utilisation de fil dentaire ou de brossettes interdentaires permettent à la plaque dentaire de s'accumuler et aux bactéries de proliférer.
- Des facteurs liés à l'individu :
- Qualité de l'émail : Un émail plus fin, mal minéralisé ou présentant des défauts structurels (hypoplasie) est plus vulnérable.
- Flux salivaire réduit (hyposalie ou xérostomie) : La salive joue un rôle crucial en neutralisant les acides, en nettoyant les dents et en apportant des minéraux pour la reminéralisation. Une bouche sèche, due à certains médicaments (antihistaminiques, antidépresseurs), à des traitements (radiothérapie) ou à des maladies (syndrome de Sjögren), augmente considérablement le risque de caries.
- Morphologie dentaire : Les dents avec des sillons profonds et des anfractuosités (comme les molaires) retiennent plus facilement les aliments et la plaque, les rendant plus susceptibles aux caries.
- Malposition dentaire : Des dents qui se chevauchent sont plus difficiles à nettoyer correctement.
- Facteurs génétiques : Bien que moins déterminants, ils peuvent influencer la susceptibilité.
- Absence ou faible exposition au fluor : Le fluor renforce l'émail et aide à la reminéralisation, le rendant plus résistant aux attaques acides.
- Le temps : La carie est un processus lent. Plus les facteurs de risque sont présents longtemps, plus le risque de développer une carie augmente.
Les 5 stades d'évolution d'une carie
Une carie évolue par étapes, et sa prise en charge dépendra de son stade de progression :
- Stade initial (lésion carieuse initiale ou carie de l'émail) : La déminéralisation commence. Une tache blanche crayeuse peut apparaître sur l'émail. À ce stade, la carie est souvent indolore et réversible avec des mesures de prévention et l'application de fluor.
- Carie de l'émail (atteinte superficielle) : L'acide a créé une petite cavité dans l'émail. La dent peut devenir sensible au sucre, puis au froid et au chaud.
- Carie de la dentine (atteinte profonde) : La carie a traversé l'émail et atteint la dentine, plus molle et sensible. La douleur devient plus fréquente et intense, notamment lors de la mastication ou au contact d'aliments sucrés, chauds ou froids. La progression est plus rapide dans la dentine.
- Atteinte pulpaire (pulpite ou "rage de dent") : Les bactéries atteignent la pulpe dentaire. Cela provoque une inflammation (pulpite), caractérisée par des douleurs vives, spontanées, pulsatiles, souvent irradiantes et augmentées la nuit. La pulpite peut être réversible si traitée rapidement, ou irréversible, nécessitant un traitement de canal.
- Nécrose pulpaire et infection périapicale (abcès dentaire) : Si la pulpite n'est pas traitée, la pulpe se nécrose (meurt). L'infection peut alors se propager au-delà de l'extrémité de la racine de la dent, dans l'os alvéolaire, formant un kyste ou un abcès dentaire. Cela peut causer un gonflement du visage (cellulite faciale), de la fièvre et une douleur intense.
Symptômes à surveiller
Les signes d'alerte qui doivent vous faire suspecter une carie sont variés et dépendent de son stade d'évolution :
- Une sensibilité dentaire accrue au chaud, au froid, aux aliments sucrés ou acides. C'est souvent le premier signe.
- Des douleurs spontanées, lancinantes ou pulsatiles, particulièrement la nuit (signe d'une atteinte pulpaire).
- Une douleur lors de la mastication.
- Une mauvaise haleine persistante (halitose) ou un mauvais goût dans la bouche.
- Une coloration anormale de la dent : tache blanche, brune, grise ou noirâtre.
- L'apparition visible d'un petit trou, d'une cavité ou d'une irrégularité sur la surface de la dent, parfois perceptible avec la langue.
- Une gencive rouge ou gonflée autour d'une dent.
- Un aliment qui se coince régulièrement entre deux dents.
Il est crucial de noter qu'au début, une carie peut être totalement asymptomatique et invisible à l'œil nu. La douleur n'apparaît souvent que lorsque la carie est déjà bien avancée et s'approche du nerf. C'est pourquoi il est essentiel de consulter régulièrement votre dentiste pour un contrôle et un dépistage précoce, même en l'absence de symptômes.
Diagnostic chez le dentiste
Lors d'une visite de contrôle, votre dentiste utilisera plusieurs méthodes pour diagnostiquer une carie, même à un stade précoce :
- Examen visuel et tactile : Le dentiste inspecte chaque surface dentaire à l'aide d'un miroir et d'une sonde dentaire pour détecter toute décoloration, rugosité ou perte de substance.
- Radiographies dentaires (clichés rétroalvéolaires, panoramique, bitewings) : Elles sont indispensables pour détecter les caries interdentaires (entre les dents) ou celles situées sous des restaurations existantes (plombages, couronnes), invisibles à l'examen clinique.
- Tests de sensibilité : Application de froid ou de chaud pour évaluer la réaction de la dent.
- Transillumination par fibre optique : Une lumière intense est projetée à travers la dent pour révéler les zones déminéralisées ou les fissures.
- Détecteurs de caries à fluorescence laser : Certains appareils peuvent aider à quantifier la déminéralisation.
Traitements possibles
Le traitement d'une carie dépend de son stade d'avancement et de l'étendue des tissus atteints. L'objectif est toujours d'arrêter la progression de la lésion, d'éliminer les tissus infectés et de restaurer la forme et la fonction de la dent.
- Traitement préventif et reminéralisation (pour les caries débutantes) : Si la carie n'affecte que l'émail (stade de la tache blanche), des applications de vernis fluoré, l'utilisation de dentifrices hautement fluorés ou des scellements de sillons peuvent suffire à stopper sa progression et à favoriser la reminéralisation. Des conseils d'hygiène et diététiques personnalisés sont également prodigués.
- Obturation dentaire (couramment appelée "plombage") : C'est le traitement le plus courant. Le dentiste élimine les tissus cariés à l'aide d'instruments rotatifs (fraise) puis comble la cavité avec un matériau d'obturation. Plusieurs matériaux existent :
- Les composites : Résines de la couleur de la dent, esthétiques et adhérentes. C'est le matériau de choix pour les dents visibles.
- Les amalgames ("plombages gris") : Alliage de métaux (argent, étain, cuivre, mercure), très résistant et durable, mais moins esthétique et contenant du mercure, son utilisation tend à diminuer.
- Les ciments verres ionomères (CVI) : Libèrent du fluor, mais sont moins résistants. Souvent utilisés pour les dents de lait ou comme base sous d'autres restaurations.
- Inlay / Onlay : Pour les caries plus étendues où une obturation directe ne serait pas assez résistante, le dentiste peut proposer un inlay (qui restaure l'intérieur de la dent) ou un onlay (qui recouvre une ou plusieurs cuspides). Ces pièces prothétiques sont fabriquées sur mesure en laboratoire (en céramique ou en composite) puis collées sur la dent.
- Couronne dentaire : Si la dent est très délabrée par la carie, une couronne (coiffe qui recouvre toute la partie visible de la dent) peut être nécessaire pour la protéger et restaurer sa forme et sa fonction.
- Traitement de canal (endodontie ou dévitalisation) : Lorsque la carie a atteint la pulpe dentaire, provoquant une inflammation ou une infection, un traitement de canal est indispensable. Il consiste à retirer la pulpe infectée, à nettoyer et désinfecter les canaux radiculaires, puis à les obturer hermétiquement. La dent est ensuite généralement restaurée par une obturation ou une couronne.
- Extraction dentaire : En dernier recours, si la dent est trop abîmée pour être conservée ou si l'infection est trop sévère, l'extraction peut être la seule solution. La dent extraite pourra être remplacée par un implant, un bridge ou une prothèse amovible.
Complications si non traitée
Ignorer une carie peut entraîner des conséquences bien plus graves et coûteuses à traiter :
- Douleur intense et persistante : La fameuse "rage de dent".
- Infection et abcès dentaire : Accumulation de pus au niveau de la racine de la dent ou dans la gencive, pouvant causer un gonflement important du visage (cellulite faciale), de la fièvre et nécessiter un drainage chirurgical et des antibiotiques.
- Perte de la dent : Si la destruction est trop importante ou l'infection non maîtrisable.
- Problèmes de mastication et de digestion : Une dent douloureuse ou manquante peut gêner l'alimentation.
- Propagation de l'infection : Dans de rares cas, une infection dentaire peut se propager à d'autres parties du corps (sinus, cerveau, cœur) et avoir des conséquences graves sur la santé générale, notamment chez les personnes immunodéprimées.
- Problèmes esthétiques et perte de confiance en soi.
- Coûts de traitement plus élevés : Traiter une carie à un stade précoce est simple et peu coûteux. Les traitements pour des complications (traitement de canal, couronne, implant) sont beaucoup plus complexes et onéreux.
Prévention efficace
La prévention est la meilleure arme contre les caries. Adopter de bonnes habitudes permet de réduire significativement le risque :
- Brossage des dents rigoureux : Au moins deux fois par jour (matin et soir), pendant deux minutes, avec une brosse à dents à poils souples et un dentifrice fluoré. Utiliser une technique de brossage efficace (mouvement rotatif de la gencive vers la dent). Penser à changer de brosse à dents tous les 3 mois ou après une maladie.
- Utilisation du fil dentaire ou de brossettes interdentaires : Une fois par jour, de préférence le soir, pour éliminer la plaque et les débris alimentaires entre les dents, zones inaccessibles à la brosse à dents.
- Alimentation équilibrée : Limiter la consommation d'aliments et boissons sucrés et/ou acides, surtout en dehors des repas. Privilégier l'eau comme boisson principale.
- Éviter le grignotage : Laisser le temps à la salive de neutraliser les acides entre les repas.
- Mâcher du chewing-gum sans sucre (avec Xylitol) : Après les repas si le brossage n'est pas possible, cela stimule la production de salive.
- Visites régulières chez le dentiste : Au moins une à deux fois par an pour un contrôle, un détartrage professionnel et des conseils personnalisés. Le dentiste pourra détecter précocement d'éventuelles caries.
- Scellement des sillons : Pour les enfants et adolescents, le dentiste peut appliquer une résine protectrice sur les sillons des molaires pour prévenir les caries.
- Apport suffisant en fluor : Utilisation de dentifrice fluoré, eau fluorée (si disponible), applications de fluor par le dentiste si nécessaire.
Caries chez l'enfant
Les enfants sont particulièrement vulnérables aux caries, notamment les "caries du biberon" (ou syndrome du biberon) dues à une exposition prolongée des dents de lait à des liquides sucrés (lait, jus). Les dents de lait sont moins minéralisées que les dents définitives et donc plus fragiles.
Il est crucial d'instaurer une bonne hygiène bucco-dentaire dès l'apparition de la première dent et de prévoir une première visite chez le dentiste vers l'âge de 1 an. Un suivi régulier est ensuite indispensable.
Quand consulter en urgence ?
Certains signes doivent vous amener à consulter un dentiste sans tarder :
- Douleur dentaire vive, pulsatile, qui ne cède pas aux antalgiques habituels.
- Gonflement du visage, de la joue ou de la gencive.
- Présence de pus.
- Fièvre associée à une douleur dentaire.
- Difficulté à ouvrir la bouche ou à avaler.
- Traumatisme dentaire ayant fracturé une dent.
FAQ : 8 questions sur les caries
Les signes d'alerte sont : sensibilité au chaud/froid/sucré, douleur spontanée ou à la mastication, tache blanche/brune/noire sur la dent, mauvaise haleine persistante. Attention : une carie débutante peut être indolore. Seul un dentiste peut la détecter avec certitude.
Seule une carie au stade initial (tache blanche sur l'émail) peut être reminéralisée avec du fluor et une bonne hygiène. Dès qu'une cavité s'est formée, la carie ne peut pas guérir seule et nécessite un traitement chez le dentiste.
Le prix varie selon le stade : 30-80 € pour un composite simple (remboursé à 70% par la Sécu), 300-600 € pour un inlay/onlay, 500-1500 € pour une couronne, 400-800 € pour une dévitalisation. Plus vous attendez, plus c'est cher.
Non, le dentiste utilise une anesthésie locale. Vous ne sentirez qu'une légère piqûre au début. Le traitement lui-même est indolore. Après l'intervention, une sensibilité peut persister quelques jours.
Un composite (plombage blanc) dure 7 à 15 ans selon sa taille et son emplacement. Un amalgame (plombage gris) peut durer 15-20 ans. Un inlay/onlay en céramique peut durer 20 ans ou plus avec une bonne hygiène.
Oui, c'est possible si des bactéries s'infiltrent entre la couronne et la dent. C'est pourquoi une hygiène rigoureuse reste indispensable même avec des couronnes. Des contrôles réguliers permettent de détecter ce problème.
Les bactéries responsables des caries (Streptococcus mutans) peuvent se transmettre par la salive, notamment de parent à enfant (partage de cuillère, bisous). Mais avoir ces bactéries ne signifie pas forcément développer des caries si l'hygiène est bonne.
Brossage 2 fois/jour avec dentifrice fluoré, fil dentaire quotidien, limiter le sucre et le grignotage, visite chez le dentiste 1-2 fois/an, scellement des sillons pour les enfants. Le fluor renforce l'émail et aide à prévenir les caries.
En résumé
Les caries sont évitables avec une bonne hygiène (brossage 2x/jour, fil dentaire) et des visites régulières chez le dentiste. Plus une carie est détectée tôt, plus le traitement est simple et économique. N'attendez pas la douleur pour consulter !
