 Angela Rossi
Angela Rossi 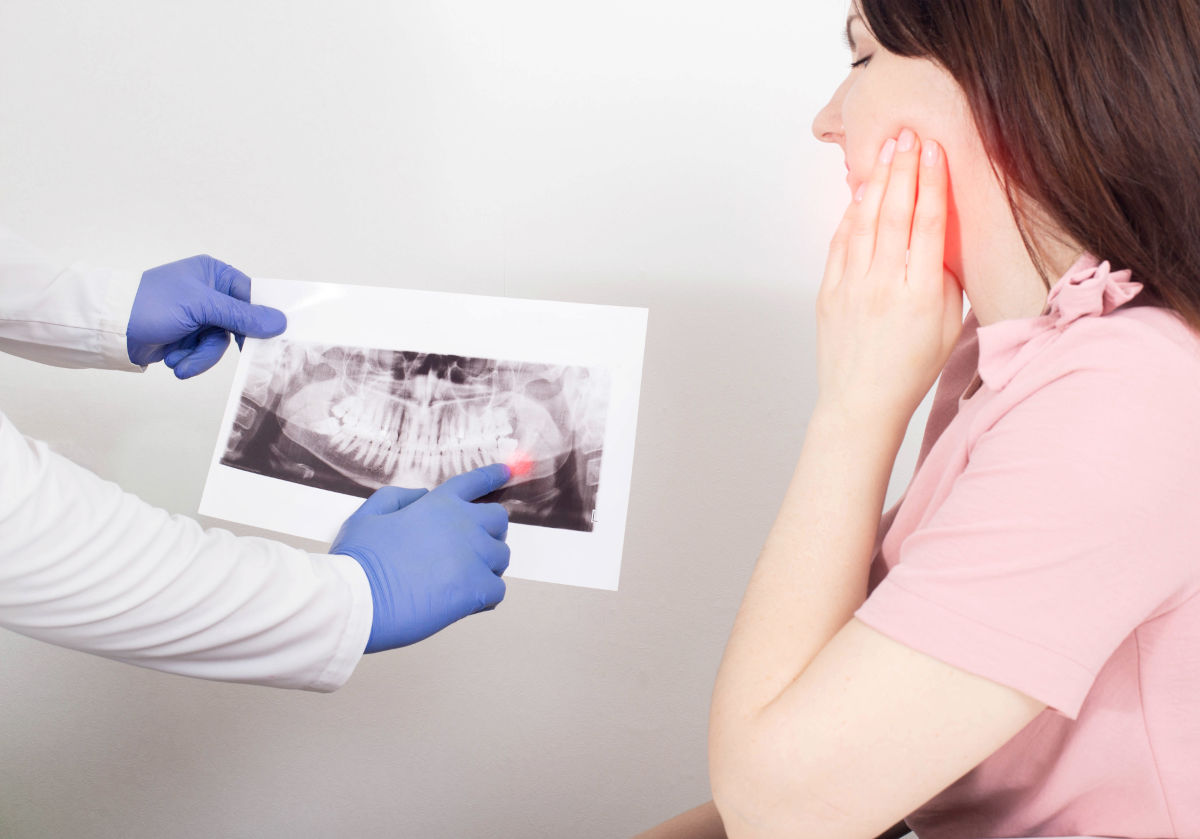
Nécrose dentaire : symptômes, causes, dangers et traitements
La nécrose dentaire (ou nécrose pulpaire) correspond à la mort du tissu vivant au cœur de la dent — vaisseaux, nerfs, fibroblastes. Le danger est sa discrétion clinique : après une phase initiale très douloureuse (pulpite aiguë), la douleur disparaît d'elle-même quand le nerf meurt. Nombre de patients concluent alors à tort que « ça s'est arrangé » — or l'infection, elle, continue de progresser en silence pendant des mois, pouvant mener à un abcès apical, une cellulite cervico-faciale (urgence hospitalière), voire, dans les cas rares mais documentés, une complication à distance (endocardite, infection orbitaire ou cérébrale). Trois signes clés qui doivent alerter : dent qui grise ou noircit, douleur à la percussion, apparition d'une fistule (bouton blanc) sur la gencive en regard de la dent. Le traitement repose quasi systématiquement sur une dévitalisation (traitement endodontique) suivie d'une couronne de protection, ou, en dernier recours, sur une extraction. Ce guide détaille les symptômes, les causes, le diagnostic, les options de traitement et les complications à éviter.
Urgence : signes d'alerte
- Douleur intense puis disparition brutale = le nerf est probablement mort
- Dent qui change de couleur (grise, noire) = signe de nécrose
- Abcès ou fistule (bouton sur la gencive) = infection active
- Consultez en urgence : une dent nécrosée non traitée est un foyer infectieux
Points clés à retenir
- Définition : mort irréversible de la pulpe dentaire (nerf + vaisseaux)
- Cause n°1 : carie profonde non soignée (bactéries atteignant la pulpe)
- Traitement : dévitalisation (traitement de canal) pour sauver la dent
- Prix : 80-300€ (dévitalisation) + 400-900€ (couronne)
- Danger : l'absence de douleur ne signifie pas guérison !
Qu'est-ce que la nécrose dentaire ?
La nécrose dentaire, également appelée nécrose pulpaire, est la destruction irréversible des cellules de la pulpe dentaire. Contrairement à ce que l'on pourrait penser, une dent n'est pas un simple bloc d'émail : c'est un organe vivant, irrigué et innervé. Lorsque cette partie vivante meurt, la dent devient un corps étranger potentiellement infectieux qui nécessite une dévitalisation ou, en dernier recours, une extraction.
Anatomie d'une dent vivante
Pour comprendre la nécrose, il faut connaître la structure d'une dent :
Émail
Couche externe, tissu le plus dur du corps humain. Protège la dent.
Dentine
Couche intermédiaire, constitue l'essentiel de la dent. Moins dure que l'émail.
Pulpe
Cœur vivant : nerfs, vaisseaux sanguins. C'est elle qui meurt lors d'une nécrose.
Le processus de nécrose pulpaire
La nécrose est l'étape finale d'une inflammation sévère de la pulpe, appelée pulpite irréversible. Voici comment elle se développe :
- Agression initiale : bactéries (carie) ou traumatisme atteignent la pulpe
- Inflammation (pulpite) : la pulpe s'enflamme, provoquant une douleur intense
- Compression vasculaire : l'inflammation comprime les vaisseaux dans l'espace confiné
- Ischémie : l'afflux sanguin est coupé, la pulpe n'est plus oxygénée
- Nécrose : la pulpe meurt, la douleur disparaît brutalement
Une fois la nécrose installée, le processus est irréversible. La dent ne peut plus être "ressuscitée", mais elle peut être conservée grâce au traitement de canal.
Symptômes : reconnaître une dent nécrosée
Identifier une nécrose peut être délicat car les symptômes évoluent. Le principal piège : l'absence de douleur après un épisode douloureux ne signifie pas guérison ! Cette particularité explique pourquoi tant de nécroses sont découvertes tardivement, parfois lors d'un contrôle de routine ou d'un détartrage annuel. Pour distinguer une nécrose d'une simple coloration, voir aussi carie ou tache dentaire.
| Symptôme | Description | Signification |
|---|---|---|
| Douleur intense puis disparition | Rage de dents suivie d'un soulagement brutal | Le nerf est mort (nécrose) |
| Changement de couleur | Dent terne, grise, puis noire progressivement | Dent non irriguée (signe tardif) |
| Insensibilité au froid | La dent ne réagit plus aux tests thermiques | Pulpe morte |
| Sensibilité à la percussion | Douleur quand on tape sur la dent | Infection périapicale |
| Abcès / fistule | Bouton sur la gencive, écoulement de pus | Infection propagée |
| Mauvaise haleine | Halitose persistante malgré une bonne hygiène | Infection chronique |
Causes de la nécrose dentaire
Plusieurs facteurs peuvent conduire à la mort de la pulpe dentaire. Dans la grande majorité des cas, il s'agit d'une carie non traitée pendant plusieurs années, d'un traumatisme (dent cassée) ou d'une infection remontant par la racine (parodontite).
Causes infectieuses
- Carie profonde : cause n°1, les bactéries atteignent la pulpe
- Maladie parodontale : infection remontant par la racine
- Carie secondaire : sous une ancienne obturation
Causes traumatiques
- Choc violent : chute, coup, accident sportif
- Bruxisme : grincement chronique des dents
- Traumatisme occlusal : mauvaise occlusion répétée
Causes iatrogènes
- Soin dentaire : pose de couronne sur dent vivante
- Obturation profonde : trop proche de la pulpe
- Échauffement : lors du fraisage
Causes vasculaires
- Luxation dentaire : rupture du paquet vasculo-nerveux
- Résorption radiculaire : destruction progressive
Diagnostic : comment le dentiste détecte une nécrose
Le diagnostic repose sur plusieurs examens complémentaires :
Examens diagnostiques
- Examen clinique : inspection visuelle (couleur, fistule), palpation, percussion
- Test de vitalité au froid : application d'un spray froid. Pas de réaction = pulpe morte
- Test électrique pulpaire : petite décharge électrique. Pas de sensation = nécrose
- Radiographie : panoramique ou rétro-alvéolaire pour voir l'état de la racine et de l'os
- Transillumination : lumière traversant la dent pour détecter les fissures
Complications et dangers
Une dent nécrosée non traitée est un foyer infectieux permanent. Les complications peuvent être graves, voire mortelles dans de rares cas :
Complications possibles
Complications locales :
- Abcès dentaire (périapical)
- Cellulite faciale (infection des tissus mous)
- Ostéite (infection de l'os maxillaire)
- Sinusite maxillaire (dents du haut)
- Fistule (voie d'évacuation du pus)
Complications graves (rares) :
- Angine de Ludwig (cellulite du plancher buccal)
- Médiastinite (infection du thorax)
- Septicémie (infection généralisée)
- Endocardite (infection cardiaque)
- Abcès cérébral (exceptionnel)
Ces complications justifient une prise en charge rapide. Ne jamais ignorer une dent qui a fait mal puis s'est « calmée » : l'infection continue de progresser silencieusement. En cas de doute face à une rage de dent qui disparaît brutalement, consultez dans les 48 heures — c'est souvent le signe d'une nécrose en cours. Si un abcès dentaire apparaît, c'est une urgence.
Traitements de la nécrose dentaire
Une fois la nécrose installée, il est impossible de faire revivre la pulpe. L'objectif est double : éliminer l'infection et conserver la dent si possible. Deux voies principales : la dévitalisation (traitement endodontique conservateur) ou l'extraction en dernier recours.
La dévitalisation (traitement de canal)
Le traitement endodontique, communément appelé dévitalisation, est la solution de choix pour sauver une dent nécrosée. Il consiste à :
- Anesthésie locale : même si le nerf est mort, les tissus environnants sont sensibles
- Ouverture de la dent : création d'une cavité d'accès sur la couronne
- Retrait de la pulpe : élimination du tissu mort et infecté
- Nettoyage des canaux : instruments rotatifs et irrigation antiseptique
- Mise en forme : élargissement des canaux pour une obturation optimale
- Obturation : remplissage avec de la gutta-percha (matériau étanche)
- Reconstitution : obturation coronaire provisoire puis définitive
Une dent dévitalisée est plus fragile car elle n'est plus nourrie. Une couronne dentaire est presque toujours recommandée pour la protéger des fractures. En cas de douleur après dévitalisation ou de douleur sous une couronne, consultez rapidement — il peut s'agir d'un traitement incomplet ou d'une réinfection.
L'extraction en dernier recours
L'extraction n'est envisagée que lorsque la dent ne peut pas être sauvée :
- Dent trop délabrée (carie massive)
- Fracture verticale de la racine
- Destruction osseuse trop importante
- Échec du traitement de canal
- Canaux inaccessibles (anatomie complexe)
Après extraction, il est important de remplacer la dent pour préserver l'équilibre de la mâchoire : implant dentaire, bridge ou prothèse amovible. Pendant la cicatrisation (2-4 semaines), suivre nos conseils sur la cicatrisation après extraction dentaire. Un implant ne peut être posé qu'après cicatrisation osseuse complète (3-6 mois en général).
Prix et remboursement
| Acte | Prix moyen | Base Sécu | Remboursement 70% |
|---|---|---|---|
| Dévitalisation incisive/canine | 80-150€ | 33,74€ | 23,62€ |
| Dévitalisation prémolaire | 100-200€ | 48,20€ | 33,74€ |
| Dévitalisation molaire | 150-300€ | 81,94€ | 57,36€ |
| Couronne céramique | 400-900€ | 120€ | 84€ |
| Extraction simple | 50-150€ | 33,44€ | 23,41€ |
Bon à savoir : les couronnes sur dents dévitalisées peuvent être prises en charge à 100% dans le cadre du 100% Santé (panier sans reste à charge) si vous optez pour une couronne métallique ou céramo-métallique sur les dents non visibles.
Prévention de la nécrose dentaire
La meilleure façon d'éviter une nécrose est de prévenir les caries et de traiter rapidement tout problème dentaire :
Mesures préventives
- Brossage 2 fois/jour avec un dentifrice fluoré
- Fil dentaire ou brossettes quotidiennement
- Visite chez le dentiste tous les 6 à 12 mois
- Traiter les caries dès leur apparition
- Porter un protège-dents pour les sports à risque
- Traiter le bruxisme avec une gouttière si nécessaire
- Limiter les sucres et les grignotages
FAQ : 15 questions sur la nécrose dentaire
Non, et c'est le principal danger. La phase de pulpite aiguë qui précède la nécrose est très douloureuse (rage de dents classique). Une fois le nerf mort, la douleur disparaît brutalement. La dent devient silencieuse, mais l'infection reste active et peut évoluer pendant des mois, voire des années, sans symptôme — jusqu'à l'apparition d'un abcès dentaire ou d'une cellulite cervico-faciale.
Oui, dans la majorité des cas grâce au traitement endodontique (dévitalisation). Cette intervention permet de conserver la structure de la dent sur l'arcade en retirant la pulpe morte et en scellant les canaux. Une couronne de protection est généralement posée ensuite pour éviter les fractures. L'extraction n'est envisagée qu'en dernier recours, si la dent est trop délabrée ou l'infection trop avancée.
La nécrose est la pathologie : la mort spontanée du nerf due à une infection (carie profonde non traitée) ou un traumatisme (dent cassée, choc sportif). La dévitalisation est le traitement médical qui consiste à retirer la pulpe morte, désinfecter les canaux radiculaires et les obturer définitivement. On dévitalise pour traiter une nécrose, ou préventivement avant une nécrose annoncée.
C'est très dangereux de ne pas traiter. Une dent nécrosée est un foyer infectieux permanent qui peut se réactiver à tout moment. L'infection peut se propager à l'os (ostéite périapicale, détectable en cone beam), aux sinus maxillaires, voire dans la circulation sanguine (bactériémie avec risque d'endocardite chez les patients à risque cardiovasculaire). Le délai maximum acceptable est de quelques mois, mais plus tôt vous consultez, plus la dent est récupérable.
Le diagnostic repose sur 4 examens. 1) Examen clinique : changement de couleur (dent grise, brune), fistule gingivale, sensibilité à la percussion. 2) Radiographie rétro-alvéolaire ou panoramique pour voir l'état de la racine et un éventuel foyer périapical. 3) Test de vitalité : test au froid (spray gaz), test électrique — l'absence de réaction est un signe majeur. 4) Cone beam (scanner 3D) dans les cas complexes. Pour en savoir plus, voir notre guide sur carie ou tache dentaire.
6 signes principaux. 1) Douleur intense (rage de dent) puis disparition brutale. 2) Changement de couleur de la dent : grise, brune, noire progressif. 3) Sensibilité à la percussion verticale. 4) Apparition d'un abcès ou d'une fistule (bouton blanc) sur la gencive en regard de la dent. 5) Mauvaise haleine persistante localisée. 6) Sensation de « grande dent » (extrusion par œdème apical). La dent change de couleur parce que les produits de dégradation de l'hémoglobine pigmentent la dentine de l'intérieur.
Non, une dent nécrosée ne tombe pas spontanément — contrairement à ce que certains patients croient. Elle reste en place mais devient un foyer infectieux silencieux. L'infection peut détruire l'os de soutien progressivement (parodontite apicale), mais la dent reste ancrée par le ligament résiduel. Seul un traitement (dévitalisation ou extraction) peut résoudre le problème. Attendre la chute spontanée, c'est accepter les complications infectieuses.
Le traitement endodontique coûte entre 80 € et 300 € selon la dent : incisive/canine (~30-80 €, 1 canal), prémolaire (~50-150 €, 1-2 canaux), molaire (~80-300 €, 3-4 canaux). La Sécurité sociale rembourse à 70 % sur la base du tarif conventionné : 33,74 € (incisive HBGD036), 48,20 € (prémolaire HBGD034), 81,94 € (molaire HBGD033). Une couronne de protection (400-900 €) est souvent nécessaire ensuite pour éviter la fracture de la dent dévitalisée — remboursée au titre du 100 % Santé sur les dents du sourire.
Oui, les dents de lait peuvent aussi se nécroser, généralement suite à une carie profonde ou un traumatisme. Le traitement est important car l'infection peut affecter le germe de la dent définitive en dessous (phénomène de « dent de Turner »). Selon la proximité du changement de denture et l'importance de l'infection, le dentiste peut effectuer une pulpotomie (dévitalisation partielle) ou extraire la dent. Voir notre article sur les dents de lait.
Les complications sont graves et parfois urgences vitales. 1) Abcès dentaire apical ou granulome. 2) Cellulite faciale (urgence hospitalière). 3) Ostéite — infection de l'os alvéolaire. 4) Sinusite maxillaire d'origine dentaire. 5) Dans les cas extrêmes : bactériémie, endocardite infectieuse, médiastinite descendante, méningite ou abcès cérébral (rares mais documentés). Les patients sous immunodépresseurs, diabétiques non équilibrés ou valvulopathes sont particulièrement à risque.
Habituellement non, puisqu'il n'y a plus de nerf. Les 5 à 10 jours qui suivent peuvent toutefois présenter une gêne légère à la mastication (inflammation des tissus périapicaux). Une douleur persistante au-delà de 2 semaines peut signaler un traitement incomplet (canal oublié, instrument cassé) ou une réinfection. Consultez alors votre dentiste. Détails dans notre article douleur dent dévitalisée et douleur sous une couronne.
Oui, par blanchiment interne après dévitalisation. Le dentiste place un gel de peroxyde à l'intérieur de la dent (chambre pulpaire ouverte) pendant 3-7 jours, renouvelable. Cette technique éclaircit la dent grisâtre sans toucher aux autres dents. Coût : 100-250 € par dent. C'est souvent remboursé partiellement quand la dyschromie est post-traumatique documentée. Voir notre guide complet sur le remboursement blanchiment dentaire.
La fistule est un petit bouton blanc jaunâtre (parfois appelé « parulie ») qui apparaît sur la gencive en regard d'une dent infectée. C'est un signe pathognomonique de nécrose avec abcès chronique : l'infection a trouvé un chemin pour évacuer le pus vers l'extérieur, créant un soulagement apparent. La fistule ne guérit pas tant que la dent n'est pas traitée (dévitalisation ou extraction). Sa simple présence confirme le diagnostic.
Oui, à 90 %. 1) Hygiène rigoureuse : brossage 2×/jour avec dentifrice fluoré, fil dentaire quotidien, détartrage annuel. 2) Détection précoce des caries : contrôle dentaire 1 fois par an minimum — une carie traitée tôt n'évolue jamais vers la nécrose. 3) Protection en cas de sport de contact : protège-dents sur mesure. 4) Traitement rapide du bruxisme (gouttière nocturne). La majorité des nécroses résultent de caries négligées pendant 2-5 ans.
Il faut remplacer la dent extraite pour préserver l'équilibre de la mâchoire et éviter que les dents voisines ne basculent. Trois options : implant dentaire + couronne (solution idéale, 1 500-2 500 €), bridge (1 000-2 500 €, s'appuie sur les dents adjacentes), prothèse partielle amovible (400-1 200 €). Pendant la cicatrisation (2 à 4 semaines), suivez nos conseils cicatrisation après extraction. Un implant ne peut être posé qu'après cicatrisation complète (3-6 mois habituellement).
À retenir
La nécrose dentaire est une pathologie silencieuse mais dangereuse. Le principal piège est l'accalmie de la douleur après un épisode de rage de dents : cela ne signifie pas guérison, mais mort du nerf. L'infection continue de progresser en silence et peut entraîner un abcès dentaire, une cellulite cervico-faciale (urgence hospitalière), voire dans les cas rares une complication à distance (endocardite, médiastinite).
Consultez rapidement si vous observez un changement de couleur de votre dent (grise, brune), une sensibilité à la percussion, l'apparition d'un abcès ou d'une fistule sur la gencive, ou une mauvaise haleine persistante localisée. La dévitalisation (traitement endodontique) permet de sauver la dent dans la majorité des cas, suivie d'une couronne de protection. L'extraction reste le dernier recours.
Prévention : brossage fluoré 2×/jour, fil dentaire quotidien, détartrage et contrôle annuel. La grande majorité des nécroses résulte d'une carie négligée pendant 2-5 ans — une carie traitée tôt n'évolue jamais vers la nécrose.
À lire aussi : pulpite dentaire · abcès dentaire · durée abcès · cellulite dentaire · rage de dents · dévitalisation complète · comment et pourquoi dévitaliser · douleur dent dévitalisée · couronne dentaire · extraction dentaire · cicatrisation après extraction · implant dentaire · bridge · dentier · carie dentaire · détartrage · parodontite.